Chip ermöglicht Blinden Seheindrücke
Archivmeldung vom 15.03.2007
Bitte beachten Sie, dass die Meldung den Stand der Dinge zum Zeitpunkt ihrer Veröffentlichung am 15.03.2007 wiedergibt. Eventuelle in der Zwischenzeit veränderte Sachverhalte bleiben daher unberücksichtigt.
Freigeschaltet durch Thorsten SchmittErste Ergebnisse der Pilotstudie zur Untersuchung der Wirksamkeit und Verträglichkeit eines subretinalen Chip-Implantates bei blinden Patienten.
Bei dem neu entwickelten Netzhaut-Chip übernehmen winzige lichtempfindliche
Photodioden die Aufgaben abgestorbener Sehzellen (Zapfen und Stäbchen), indem
sie Licht in elektronische Signale umwandeln und diese auf die Nervenzellen der
Netzhaut lenken. Entwickelt wurde der elektronische Chip vom Medizintechnik
Unternehmen Retina Implant GmbH aus Reutlingen.
Die Implantation unter die
Netzhaut des Auges sowie die Funktionstests wurden an der
Universitäts-Augenklinik Tübingen durchgeführt.
Die Forschungen zu unter
die Netzhaut eingesetzten Implantaten werden seit 1995 in Deutschland von einem
großen Forschungsverbund durchgeführt, an dem Augenärzte aus Tübingen und
Regensburg sowie Biologen, Physiker und Ingenieure aus Tübingen, Reutlingen und
Stuttgart beteiligt sind. Das Projekt wird von Prof. Eberhart Zrenner,
Ärztlicher Direktor am Forschungsinstitut für Augenheilkunde in Tübingen,
wissenschaftlich geleitet und wurde seither vom Bundesministerium für Bildung
und Forschung (BMBF, Förderkennzeichen: 01 KP 0401) unterstützt.
Die im
Forschungsstadium befindliche Behandlungsmethode ist für Blinde geeignet, deren
Sehnerven und die dazugehörigen Hirnregionen noch intakt sind, wie es z.B. bei
der erblichen Netzhauterkrankung Retinitis Pigmentosa der Fall ist.
Bei an
Retinitis Pigmentosa erkrankten Patienten kommt die Erblindung schleichend:
Zunächst kaum bemerkt, sterben die Sehzellen (Zapfen und Stäbchen), die in der
Netzhaut des Auges Licht in elektrische Impulse umwandeln allmählich ab. Das
Gesichtsfeld engt sich zunehmend ein und viele Betroffene verlieren langsam ihr
Augenlicht. Rund elf Prozent aller Blinden sind von dieser Erkrankung betroffen,
eine Behandlung ist bislang nicht möglich.
Der eingesetzte Netzhaut-Chip
übernimmt die Funktion der abgestorbenen Sehzellen. Anschließend leistet die
Netzhaut die für die Bilderkennung wichtige Übersetzungsarbeit. Die elektrischen
Impulse werden über die Sehnervenfasern an die Sehrinde des Gehirns
weitergeleitet und ermöglichen dort die Seh-Wahrnehmung.
Die
Forscherteams waren bei der Entwicklung der Chips vor vielfältige Fragen
gestellt, die in den letzten Jahren erfolgreich gelöst wurden, u.a. ob sich ein
Fremdkörper dauerhaft unter die Netzhaut in die Nähe der Stelle des schärfsten
Sehens platzieren lässt, wie haltbar die Chip-Materialien in den
Augenflüssigkeiten sind oder inwieweit die Signalstärke aus den winzigen
Photodioden ausreicht, um die Nachrichtenkette ins Gehirn anzustoßen. Erforscht
werden mussten auch die Schwellen für die elektrische Reizung von
Sehnervenzellen.
Ziel des Projekts ist es, durch das Einsetzen des
Implantates ein gewisses Sehvermögen wiederherzustellen, das im praktischen
Leben nutzbar ist und zumindest eine Orientierung, z.B. die Lokalisation von
Gegenständen, erlaubt. In zahlreichen Versuchen (tw. im Tiermodell) wurden vorab
Schwellen für die elektrische Reizung von Sehnerven und die Grenzwerte für einen
sicheren Einsatz bestimmt. Die Pilotstudie sollte die Sicherheit und
Verträglichkeit sowie die Funktionsergebnisse im Rahmen einer auf vier Wochen
begrenzten Implantation prüfen. Sie diente dem Erkenntnisgewinn bezüglich einer
Vielzahl von technischen und medizinischen Daten, die für die weitere
Optimierung des Netzhautchips unerlässlich
sind.
Studien-Ergebnisse
Sieben Patienten wurden erfolgreich und
mit gutem Heilungsverlauf operiert. Alle Patienten haben das von Privatdozent
Dr. Sachs oder von Prof. Bartz-Schmidt operativ unter die Netzhaut eingebrachte
Implantat gut vertragen. Es gab keine Netzhautablösungen, Entzündungen,
Abstoßungsreaktionen, schweren Blutungen oder ähnliches. Auch das von Dr.
Dorothea Besch und Dr. Florian Gekeler verlegte Energie-Zuführungskabel unter
der Gesichts- und Kopfhaut machte keinerlei Probleme. Netzhautschwellungen
konnten gut behandelt werden; kleine Blutungen wurden rasch resorbiert. Das
neuartige, durch die Aderhaut des Auges hindurch ausgeführte Operationsverfahren
kann als sicher gelten.
Die elektrische Stimulation erbrachte eine Fülle
wichtiger und wertvoller Erkenntnisse über das Antwortverhalten der Netzhaut und
damit für die günstigste elektronische Einstellung des Chips. Bereits während
der Studie konnten einige technische Verbesserungsschritte vorgenommen werden.
Durch die elektrischen Reize konnten Patienten Licht in bestimmten Formen und
Mustern wahrnehmen. Sehwahrnehmungen über den Chip selbst machten das Erkennen
und Lokalisieren von Lichtquellen (Fenster, Lampe) möglich, was für die
selbstständige Orientierung von großer Bedeutung ist. Teilweise bemerkten und
orteten die Patienten helle Gegenstände (z.B. Geschirr) auf dunklem Hintergrund.
Die Pilotstudie (Leiter: Prof. Dr. Zrenner, Koordination: PD Dr. Barbara
Wilhelm) erbrachte äußerst wertvolle Daten zur Stärke der Reizströme, ihrer
optimalen Dauer und Polarität, zur zeitlichen Folge von Lichtreizen, zur
räumlichen Auflösung, zur Homogenität und Stabilität der Wahrnehmungen sowie zur
Verträglichkeit und Reaktivität der Netzhaut.
Alle Patienten erlebten die
Studienteilnahme, trotz der Belastungen durch die Operation und der oft
langwierigen Testverläufe, als rundum positives, spannendes Erlebnis. Am Ende
der Studie erklärten sie, dass sie ihre Entscheidung zur Teilnahme wieder so
treffen würden.
Das Implantat
Bei dem verwendeten Implantat handelt es
sich um ein bisher nach dem Medizinproduktegesetz noch nicht zugelassenes und
nur für Forschungszwecke hergestelltes Muster. Die prinzipielle Machbarkeit der
Implantation und die Verträglichkeit des Implantats wurden zuvor im Tierversuch
ausführlich geprüft.
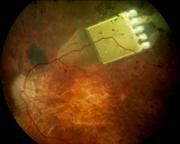
Aufbau
Das Netzhautimplantat besteht aus vielen
kleinen Photozellen. Eine Photozelle wandelt Licht in Strom um, ähnlich wie eine
Solarzelle. Im Auge sind die einzelnen Photozellen sehr viel kleiner - das ganze
Implantat misst etwa drei mal drei Millimeter;es ist mit 70 µm etwa so dick wie
ein menschliches Haar. Darauf sind 1.500 Photozellen samt Schaltkreisen für
Verstärkung, Helligkeitsanpassung und Sicherheitsschaltung untergebracht. Jede
einzelne Photozelle reagiert auf Licht und schaltet helligkeitsdosiert über
winzig kleine Elektroden externen Strom auf die darüber liegenden Nervenzellen:
Im Prinzip funktioniert sie also wie ein Lichtempfänger in der Netzhaut.
An
der Spitze des Implantats befindet sich eine Art Zunge, auf der weitere 16
kleine Elektroden angebracht sind; diese werden bei der elektrischen
Direktstimulation zur Prüfung der Reaktionsweise der Nervenzellen einzeln oder
in Gruppen aktiviert. Die Prüfung dient dazu, gezielt Lichtwahrnehmungen
auszulösen und die günstigste elektronische Einstellung für die
Wahrnehmungsvermittlung herauszufinden. Durch die Direktstimulation werden -
unabhängig von der Chip-Funktion - weitere wichtige Informationen
gewonnen.
Materialien
Das Implantat besteht zum größten Teil aus
Silizium. Alle Materialien haben sich in zahlreichen Tierversuchen über längere
Zeiträume hinweg als bioverträglich erwiesen.
Energieversorgung des
Netzhautimplantats
Zunächst steht für die Verweildauer in der Studie eine
externe Energieversorgung zur Verfügung, um jeweils die optimale Einstellung für
den Chip zu finden. Dies geschieht über ein kleines Netzteil (etwa in der Größe
eines Walkmans), welches an einem Band um den Hals getragen werden kann. Für ein
vermarktungsfähiges Produkt ist eine drahtlose Energieversorgung über eine Spule
unter der Haut vorgesehen.
Studienteilnehmer
An der Studie
teilnehmen können Patienten, die zumindest auf einem Auge erblindet sind bzw.
die Licht nur so unsicher lokalisieren können, dass es für ihre Orientierung
unwesentlich ist. Die Teilnehmer müssen mindestens 18 Jahre und höchstens 75
Jahre alt sein und an Retinitis Pigmentosa, Chorioideremie oder ausgedehnter
Zapfen-Stäbchen-Dystrophie leiden. Sie sollten mindestens zwölf Jahre
Seherfahrung im Leben gehabt und dabei über mindestens fünf Prozent Sehschärfe
verfügt haben.
Für eine ganze Reihe von Erblindungsursachen kommt ein
Netzhautimplantat als potenzielles Sehimplantat nicht in Frage, z.B. bei Glaukom
("grüner Star"), Erkrankungen des Sehnervs, Durchblutungsstörungen der Netzhaut,
Netzhautablösungen oder Blindheit durch Unfallverletzungen. Auch Patienten mit
altersbedingter Makuladegeneration können derzeit noch nicht an der Studie
teilnehmen.
Operation und Klinikaufenthalt
Nach den Voruntersuchungen
im Department für Augenheilkunde Tübingen (Ärztliche Direktoren: Prof. Dr. med.
Eberhart Zrenner und Prof. Dr. Karl-Ulrich Bartz-Schmidt) wurden die Patienten
entweder von PD Dr. med. Helmut Sachs (Leitender Oberarzt der
Universitäts-Augenklinik Regensburg) oder Prof. Bartz-Schmidt operiert. Sie
blieben zunächst eine Woche stationär in der Tübinger Augenklinik zu
augenärztlichen Untersuchungen und täglichen Nachkontrollen. In den darauf
folgenden drei Wochen wurde in speziellen, ambulanten Untersuchungen die
Funktionsfähigkeit und die Verträglichkeit des Chips geprüft. Die Patienten
konnten in dieser Zeit in Tübingen im Hotel wohnen und wurden durch Ärzte des
Universitätsklinikums auch psychologisch betreut.
Nach Abschluss der
Untersuchungen wurde der Chip wieder entfernt. Ein Patient behielt auf eigene
Verantwortung das Implantat länger und trägt es seit 16 Monaten
beschwerdefrei.
Der derzeitige Stand der Forschung und der postoperative
Verlauf nach Explantation lassen annehmen, dass eine zweite Implantation am
selben Auge möglich ist. Ein Implantat einer späteren Generation könnte auf
jeden Fall ohne Bedenken in das nicht-operierte Partnerauge implantiert werden.
Ethische Aspekte der klinischen Pilot Studie
Die Pilot-Studie wurde
am 14.9.2005 von der Ethik-Kommission der Medizinischen Fakultät der Universität
Tübingen medizinisch und ethisch geprüft und als Forschungsprojekt positiv
bewertet.
Besonderer Dank gilt den Patientinnen und Patienten, die sich für diese Studie zur Verfügung gestellt haben. Sie sind Pioniere und nahmen nicht zum persönlichen Vorteil teil, da bei einer zeitlich begrenzten Implantation noch kein anhaltender Nutzen für Patienten vorhanden ist. Vielmehr bestand ihre Motivation darin, die Forschung voranbringen zu helfen. Sehr erfreulich war auch die Aussage aller sieben Patienten, dass keiner von ihnen die positiven Erlebnisse bei der Pilotstudie missen möchte.
Quelle: Pressemitteilung Informationsdienst Wissenschaft e.V.